Estrógenos, progestinas y tracto reproductor femenino
ESTRÓGENOS NATURALES
Son de origen animal y se encuentran en: el ovario, liquido
folicular, placenta, cuerpo amarillo, corteza suprarrenal; también en la orina
de la mujer, yegua preñada y caballo macho (fuente para la extracción de
estrógenos)
·
Los estrógenos naturales pertenecen
químicamente al grupo de los esteroides y derivan del hidrocarburo estrano
·
Formados por 19- noresteroideos (no
poseen metilo en el carbono 19)
·
Todos tienen tres dobles enlaces en el
anillo A, que lo transforma en el anillo bencénico aromático y además en grupo
hidroxilo en la posición 3 que corresponde a una función fenol.
·
La estrona, foliculina o E1: primer
estrógeno aislado de la orina de mujer embarazada
·
El estradiol o E3: también conocido como
ergestriol, es un estrógeno de escasa potencia
·
El estradiol, dihidrosterona o E2: se
extrae especialmente de la orina de a yegua preñada y también puede prepararse
por hidrogenación de la estrona. Es sintetizado por las células de la granulosa
ovárica a partir de la androstenediona y la testosterona (precursores ováricos
del estradiol). Su esterificación a nivel de hidroxilo fenólico hace que su
absorción sea más lenta por vía intramuscular y su acción más prolongada, lo
que hace más eficaz, con este fin se emplea el benzoato (Progynon B), el
valerato (Progynon depot) y el cipionato (estradep) en orden creciente con
respecto a estos rasgos. En cuanto al succinato de estradiol (eutocol), es un
compuesto hidrosoluble (como sal sódica) que permite la administración
intravenosa.
ESTROGENOS SEMISINTETICOS
Son esteroides derivados del estradiol, siendo los principales:
·
El etinilestradiol: de gran potencia
estrogenica, es muy activa por via bucal.
·
El mestranol: se usa generalmente junto
con los progestogenos.
·
El Quinestrol.
ESTRÓGENOS SINTÉTICOS
No son esteroides, son activos por vía bucal. Los derivados del
estilbeno adquieren cierta similitud química con los esteroides capaces de
activar los receptores estrogenicos potentes y que son de gran utilidad
terapéutica.
Los principales son:
·
Dietilestilbestrol o etilbestrol, el más
conocido y clásico.
·
Dienestrol o dienoestrol, con estructura
semejante al anterior pero con dos dobles enlaces en vez de uno
·
Clorotrianiseno, es halogenado, no ejerce
funciones fenólicas (poco activo); en el organismo se transforma en un
estrógeno activo de acción prolongada (proestrogeno)
BIOSINTESIS DE LOS ESTROGENOS
Los estrógenos en el organismo provienen de los andrógenos. Su
formación puede efectuarse por dos caminos: uno que pasa por la progesterona y
la androstenodiona y otro que transcurre por la dehidroepiandrosterona y la
androsteniodiona; a partir de esta última sustancia se forma la testosterona, de
la que procede por pasos sucesivos el estradiol, principal estrógeno ovárico.
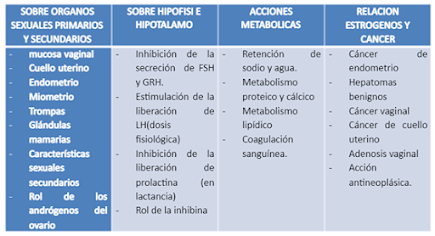
- Los estrógenos ejercen sus efectos en el sexo femenino sobre los órganos y caracteres secundarios, su especificidad depende de los receptores intracelulares.
- Dada su liposolubilidad los estrógenos atraviesan fácilmente la membrana celular y se ligan al receptor citosolico formando un complejo que al entrar al núcleo el estrógeno se une a la cromatina nuclear el cual va a estimular la actividad de la ARN polimerasa entre otras con la consiguiente transcripción del ADN.
Los ARNm producidos pasan al citoplasma donde su traducción origina
la síntesis de proteínas estructurales, enzimáticas o de secreción que
caracterizan al tejido en cuestión y que representa el efecto
fisiofarmacologico
Mucosa vaginal: su desarrollo y maduración es independiente de los
estrógenos. La acción de los estrógenos sobre el epitelio vaginal puede
estudiarse por medio de extendidos vaginales (colpocitologia). En la menopausia
la marcada disminución de la secreción estrogenica puede ocasionar vaginitis
senil o atrófica o que cursan con dolor, prurito infección por rascado y
molestias agregadas. Por eso hay que administrar estrógenos aunque es más
efectivo en la prevención que en la misma enfermedad.
Miometrio: los estrógenos ejercen una acción trófica sobre el
miometrio, aumentan la motilidad y contractibilidad es espontanea en
incrementan la sensibilidad del musculo a la oxitocina en el útero gestante.
Trompas: incrementan el revestimiento mucoso, y la actividad de las
células ciliada (trasplante de ovulo fecundado). Aumenta la motilidad y
secreción de las glándulas mucosas de las trompas.
Glándulas mamarias: los estrógenos producen un estímulo trófico y
de proliferación sobre los conductos mamarios, estroma; la vascularización y
tejidos grasos de las mamas no actúan sobre los acinos mamarios bajo control
progestacional Trompas: incrementan el revestimiento mucoso, y la actividad de
las células ciliada (trasplante de ovulo fecundado). Aumenta la motilidad y
secreción de las glándulas mucosas de las trompas. Glándulas mamarias: los
estrógenos producen un estímulo trófico y de proliferación sobre los conductos
mamarios, estroma; la vascularización y tejidos grasos de las mamas no actúan
sobre los acinos mamarios bajo control progestacional
¿Qué son las progestinas?
Las progestinas son una forma sintética de la
hormona progesterona, que el cuerpo produce naturalmente.
Las progestinas fueron diseñadas para interactuar
con los receptores de progesterona, con el fin de causar efectos parecidos a
los de la progesterona en el cuerpo. Esto quiere decir que las progestinas, en
parte, hacen lo que hace la progesterona natural en el cuerpo. Por ejemplo, las
progestinas pueden provocar cambios en el endometrio (el
revestimiento interno del útero) para evitar que este crezca demasiado, y prepararlo para sostener la
implantación y el desarrollo de un embarazo temprano.
Las progestinas fueron diseñadas originalmente
debido a que la progesterona natural no se absorbe bien a través de píldoras y
se metaboliza demasiado rápido en el cuerpo para tener el efecto deseado. Hoy
en día existe progesterona en forma de micrones (partícula
más pequeña) que se absorbe más
fácilmente y tiene una duración mayor en el cuerpo, pero solo las
progestinas—la forma no micronizada de la progesterona—se usan para la
anticoncepción.
¿Para qué se usan las progestinas?
Las progestinas en los anticonceptivos
hormonales
Todas las formas de anticonceptivos hormonales tienen
progestinas, tanto los métodos de solo progestina (como el implante, los DIUs
hormonales, la inyección o la mini-píldora), como los métodos anticonceptivos
hormonales combinados con un estrógeno (como la píldora, el parche, el anillo
vaginal y algunas inyecciones).
Las progestinas previenen el embarazo al
inhibir la ovulación, y reducir la cantidad y elasticidad del moco
cervical, dificultando el paso de los espermatozoides que intentan llegar al
útero.+ calificaciones
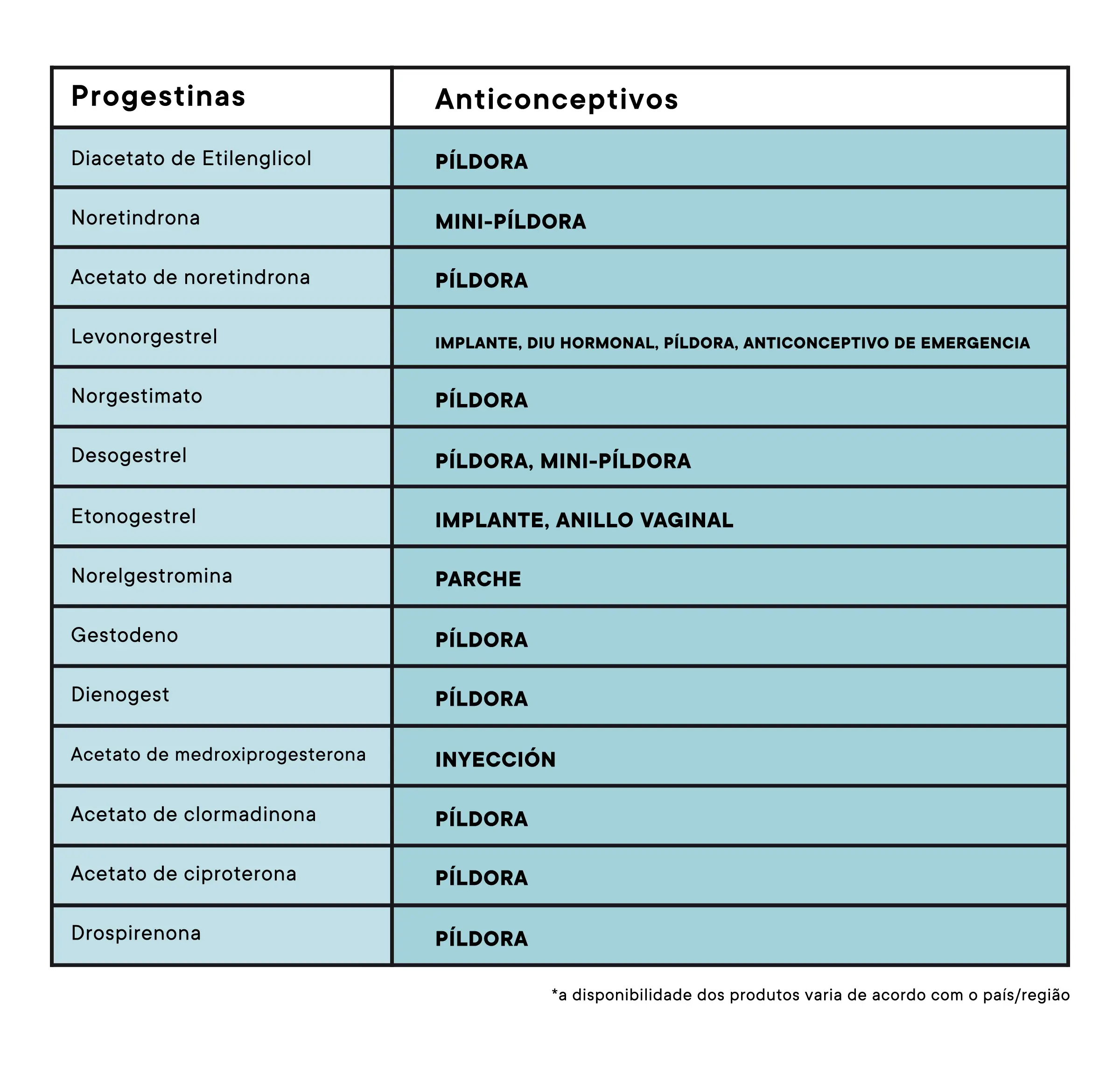
Algunas progestinas comunes y el tipo de
anticonceptivos en los que se encuentran:
Los anticonceptivos de solo progestina y los
sangrados irregulares o manchados
En los anticonceptivos hormonales combinados, la
progestina es la principal encargada de prevenir el embarazo al inhibir la ovulación y la secreción de moco elástico y fértil.
El propósito del estrógeno en los anticonceptivos
hormonales combinados es hacer que el sangrado sea predecible. Sin estrógenos,
los métodos que solo contienen progestina normalmente causan cambios en el
sangrado menstrual.
Los sangrados acíclicos (impredecibles), o
manchados, son comunes con el DIU hormonal, el implante de etonogestrel, la
inyección o la mini-píldora. Este tipo de sangrado normalmente disminuye
después de un tiempo de usar el DIU hormonal y la inyección. Es posible experimentar
amenorrea (la ausencia de sangrado menstrual) con todos los métodos de solo
progestina. El sangrado fuerte es poco común con el DIU hormonal y con el
implante, pero puede ser un efecto secundario en las personas que usan la
inyección.
Las progestinas en la terapia hormonal durante
la menopausia
En ocasiones se receta estrógeno a las personas que
experimentan síntomas relacionados con la menopausia, como
calores o resequedad vaginal. El estrógeno (natural o medicado) hace que el
endometrio crezca y forme una capa gruesa. Demasiado estrógeno puede provocar
un crecimiento excesivo del endometrio, el cual puede constituir un factor de
riesgo para cáncer endometrial.
Las progestinas a veces se usan en la terapia de remplazo hormonal, ya que estas evitan que el
endometrio crezca excesivamente y se vuelva canceroso.
Otros usos de las progestinas
Las progestinas se prescriben para la amenorrea (la
ausencia del periodo) y el sangrado menstrual irregular.
También se usan para tratar el dolor pélvico crónico y los
cólicos menstruales de las personas con endometriosis.
¿Cómo se diferencian las progestinas y la
progesterona natural?
Antes profundizar en los efectos secundarios
potenciales de las progestinas, es importante conocer la siguiente información.
Si estás considerando tomar anticonceptivos o
medicamentos con progestina, es importante que conozcas los diferentes tipos de
progestina y cómo estos pueden afectar tu cuerpo.
Las progestinas se hacen en un laboratorio,
normalmente, a partir de una hormona. La mayoría de las progestinas se crean a
partir de testosterona, algunas, a partir de progesterona, y una progestina es
un tipo de espirolactona (un tipo de
hormonas sintéticas que pueden afectar el equilibrio de sal y agua en el
cuerpo).
Con frecuencia, las progestinas se agrupan en
"generaciones", que se refieren al tiempo que han estado en el
mercado. No obstante, para entender sus efectos, un sistema más útil de
clasificación es agruparlos con base en la estructura de la hormona de la que
fueron creadas.
La estructura química de las progestinas es
diferente a la progesterona natural. Estos cambios pequeños en su forma,
impactan la manera como interactúan con los receptores de hormonas en tu
cuerpo.
Las progestinas pueden acoplarse con más que solo
los receptores de progesterona en el cuerpo.
Las progestinas también pueden unirse a receptores
para:
- andrógenos
- estrógenos
- otras
hormonas, como mineralocorticoides o glucocorticoides (hormonas que
producen las glándulas suprarrenales)
Si las progestinas se acoplan con estos receptores,
pueden tener diferentes efectos secundarios, dependiendo de si la progestina
activa o bloquea dicho receptor.
Esto no quiere decir que una persona experimente
cambios notorios. Por ejemplo, el hecho de que una progestina sea androgénica,
es decir, que se una a receptores de andrógenos, no significa que una persona,
usando ese tipo particular de progestina, note cambios androgénicos, como
aumento en el acné o exceso en el crecimiento del pelo.
Efectos secundarios de la progestina
Si hay progestinas en tu método anticonceptivo,
terapia de remplazo hormonal o método de manejo de trastornos de salud, es
posible que experimentes efectos secundarios.
Los efectos secundarios de la progestina pueden
estar relacionados con:
- la
dosis o potencia de una progestina en particular
- los
receptores específicos de hormonas que interactúan con la progestina
- o la
respuesta de cada persona a una progestina
Entender la causa exacta de los efectos secundarios
puede resultar aún más complicado debido a que diferentes efectos pueden ser
producto de la combinación de una progestina con diferentes dosis de estrógeno.
Los efectos secundarios pueden no ser tan obvios o
fáciles de predecir cuando las progestinas se combinan con estrógenos (tal como
sucede en los anticonceptivos hormonales), ya que los dos compuestos pueden
interactuar y, a veces, oponerse.
No todas las respuestas a los anticonceptivos son
iguales, pero para algunas personas, la fórmula y el tipo de progestina sí
importan. Algunas veces simplemente un cambio en la dosis o método
anticonceptivo mejora estos efectos.
Efectos secundarios de los anticonceptivos
relacionados con la dosis o potencia de la progestina
Los efectos secundarios de los anticonceptivos
pueden ocurrir si la dosis de progestina no es lo suficientemente alta
(deficiencia de progestina) o si la unión entre la progestina y los receptores
de progesterona no es lo suficientemente fuerte, debido a las formas
ligeramente diferentes de las progestinas .
Efectos secundarios relacionados con la
deficiencia de progestina
sangrados o manchado durante la toma de las
píldoras anticonceptivas activas (aquellas que contienen hormonas) durante los
días 10-21 del paquete
- hemorragia
por privación abundante
- aumento
de los cólicos
Alguien también podría experimentar efectos
secundarios si la dosis de progestina es más alta que los niveles de
progesterona a los que está acostumbrado el cuerpo naturalmente.
Efectos secundarios relacionados con el exceso
de progestina
- presión
sanguínea elevada
- sensación
de cansancio o somnolencia
- hipoglicemia
(niveles bajos de azúcar en la sangre)
- duración
más corta del periodo
Efectos secundarios de las progestinas en los
anticonceptivos, relacionados con los andrógenos
Las progestinas que se acoplan
con los receptores de andrógenos pueden tener efectos androgénicos en algunas
personas, tales como acné, hirsutismo o cambios en el colesterol.
Los efectos androgénicos son
particularmente evidentes en las personas que usan métodos anticonceptivos de
solo progestina (que no contienen estrógeno), como el DIU hormonal, la
mini-píldora, el implante o la inyección.
Si tu método anticonceptivo te
está causando acné, hirsutismo u otros camibios androgénicos, es útil
determinar si la progestina que contiene tu anticonceptivo es una progestina
androgénica.
Progestinas androgénicas
- levonorgestrel
(implante, DIU hormonal, píldora, anticonceptivos de emergencia)
- noretindrona
(mini-píldora)
- acetato
de noretindrona (píldora)
- norgestimato
(píldora)
- desogestrel
(píldora, mini-píldora)
- etonogestrel
(implante, anillo vaginal)
- norelgestromina
(parche)
- gestodeno
(píldora)
- acetato
de medroxiprogesterona (débilmente) (inyección)
Efectos secundarios anti-androgénicos de las
progestinas en los anticonceptivos
En general, los métodos anticonceptivos hormonales
combinados (que contienen progestina y estrógeno) mejoran los efectos androgénicos
como el acné y el hirsutismo.
Esto se debe a que el componente de estrógeno
suprime la producción de andrógenos en los ovarios y aumenta la cantidad de una
proteína llamada globulina fijadora de hormonas sexuales (SHBG).
La SHBG fija los andrógenos que se encuentran en el torrente sanguíneo y evita
que estos entren en las células de la piel y los folículos pilosos.
Algunas progestinas son anti-androgénicas, es
decir, se acoplan con los receptores de andrógenos y no pueden ser activadas,
evitando así que los andrógenos se acoplen. Estas progestinas anti-androgénicas
pueden ser aún más efectivas para tratar el acné y el hirsutismo, cuando se
combinan con estrógeno, ya que reducen la cantidad de andrógenos disponible en
la sangre y también los fijan.
Progestinas anti-androgénicas
- acetato
de clormadinona (píldora)
- acetato
de ciproterona (píldora)
- drospirenona
(píldora)
- dienogest
(píldora)
La distensión y otros efectos colaterales de
las progestinas
Las progestinas que se acoplan con los receptores
de mineralocorticoides o glucocorticoides pueden tener efectos colaterales
relacionados con el equilibrio de sal y agua en el cuerpo. Los
mineralocorticoides y glucocorticoides son hormonas que se producen en las
glándulas suprarrenales, ubicadas sobre los riñones.
Las progestinas que se unen a los receptores de
glucocorticoides e incrementan la actividad glucocorticoidea pueden causar
distensión.
Progestinas de actividad glucocorticoidea
- acetato de clormadinona (píldora)
- acetato de ciproterona (píldora)
- acetato de medroxiprogesterona (inyección)
- gestodeno (débilmente) (píldora)
- etonogestrel (débilmente) (implante, anillo
vaginal)
Por otro lado, las progestinas que se acoplan con
los receptores de mineralocorticoides y tienen actividad
anti-mineralocorticoidea, pueden disminuir la retención de agua y la hinchazón.
Progestinas de actividad
anti-mineralocorticoidea
- gestodeno
(píldora)
- drospirenona
(píldora)
Las progestinas y el riesgo de coágulos
La trombosis venosa profunda (TVP) es un trastorno
en el que se desarrollan coágulos de sangre en las venas (con frecuencia, en
las piernas), que pueden ser mortales si viajan hasta los pulmones, el corazón
o el cerebro.
Generalmente, no se asocia a los métodos
anticonceptivos de solo progestina con un aumento en el riesgo de desarrollar coágulos; pero en los anticonceptivos hormonales combiandos
con estrógeno, el tipo de progestina puede hacer la diferencia en el nivel de
riesgo de padecer de coágulos.
Un estudio a gran escala en Dinamarca reveló que
las personas que usan anticonceptivos que contienen las progestinas
desogestrel, gestodeno y drospirenona, son dos veces más propensas a
desarrollar coágulos en una vena que las personas que usan anticonceptivos con
levonorgestrel. Otro estudio que combinó datos provenientes de seis estudios
diferentes no encontró correlación entre el tipo de progestina y el riesgo de
desarrollar coágulos.




Excelente manera de explicar el tema, diste a conocer de manera clara los usos terapéuticos de los estrógenos y las progestinas.
ResponderEliminarExcelente desarrollo del tema, fue muy interesante saber como el estrogeno tienen diversas funciones dentro del organismo.
ResponderEliminarEs muy importante conocer los estrogenos y sus utilidades farmacologicas para controlar la ovulacion y tambien como es su funcionamiento en nuestro organismo
ResponderEliminarSabemos que las mujeres se enfrentan a cambios muy variados durante su vida y es interesante conocer como los estrogenos y progestina influyen en el, pero también es importante conocer los usos terapéuticos que estas pueden tener.
ResponderEliminarQue interesante tema sobre las hormonas que las mujeres tenemos las progestinas y los estrogenos son muy fundamentales en el cuerpo femenino y esta informacion esta muy interesante que nos ayuda a conocer mas y sobre las desventajas en el aspecto medico que tiene esto, la felicito muy bonito blog.
ResponderEliminarque buen tema, es interesante tener el conocimiento de las progestinas en las mujeres y todas las funciones que desarrrolla.
ResponderEliminarSuper clara la información, muy explicativa
ResponderEliminar